Артроскопия коленного сустава – это высокотехнологичная операция, проводимая через несколько проколов тканей над суставом под контролем видеокамеры. Процедура назначается как для диагностики, так и для лечения повреждений внутренней части сустава – она позволяет проникать в его полость, визуально оценивать состояние и совершать необходимые манипуляции без крупных разрезов.
Вмешательство относится к малотравматичным, поскольку в ходе его выполнения повреждается минимальное количество тканей.
Показания к артроскопии коленного сустава
Диагностическая артроскопия проводится для выявления:
- аваскулярного некроза – омертвения суставных тканей колена;
- деформирующего артроза – разрушения и истончения суставной хрящевой ткани;
- травм сухожилий и связок, в том числе передней и задней крестообразных;
- травм коленных менисков – внутрисуставных хрящей, которые выполняют роль амортизатора и стабилизируют коленный сустав;
- ревматоидного артрита – воспалительного заболевания, приводящего к разрушению суставов;
- внутрисуставных переломов;
- воспаления синовиальной оболочки – внутреннего слоя суставной сумки;
- причин болей и ограничения движений сустава.
Кроме того, процедура используется для оценки состояния сустава перед эндопротезированием – его заменой на протез из современных материалов, и при необходимости выполнения биопсии – изъятия небольшого количества тканей для изучения их свойств.
Показаниями к проведению лечебной артроскопии являются:
- вывих надколенника, или коленной чашечки;
- необходимость в удалении разрушенных при травмах тканей сустава или инородных тел в его полости;
- нестабильность надколенника – многократных вывихах и подвывихах;
- нестабильность сустава – его чрезмерная подвижность или, напротив, недостаточная амплитуда движений;
- повреждение боковых, или коллатеральных связок;
- повреждение менисков;
- разрыв крестообразных связок;
- санация сустава – удаление из его полости гноя, крови и другой жидкости, а также ввод в нее антибиотиков и прочих средств для снятия воспаления;
- хроническое, или длительное, воспаление костной ткани сустава.
Преимущества артроскопии
У процедуры есть целый ряд преимуществ по сравнению с классическими хирургическими методами – она:
- крайне эффективна;
- позволяет значительно уменьшать количество повреждаемых в ходе операции тканей;
- минимизирует риски и болезненные ощущения пациента;
- сокращает сроки восстановительного периода;
- имеет низкий риск осложнений.
Кроме того, после проведения артроскопии у пациента остаются не крупные шрамы от разрезов, а практически не заметные крошечные рубцы.
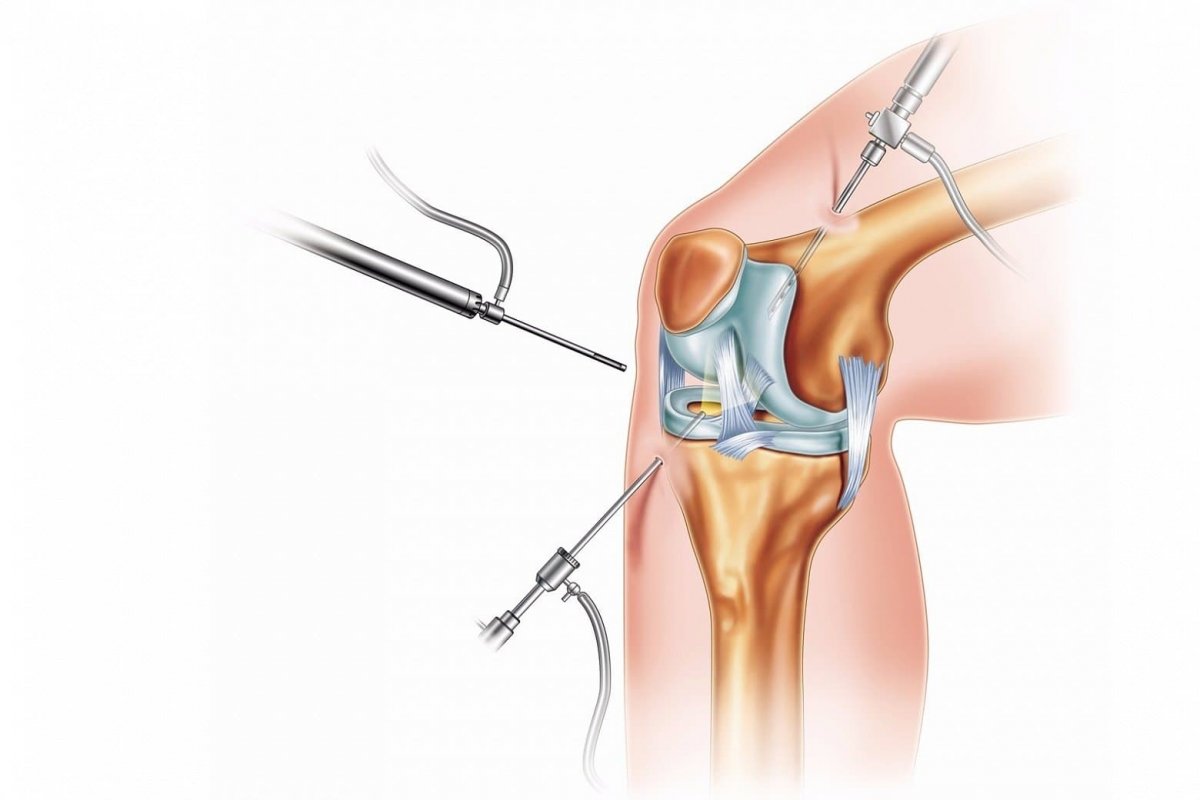
Как проходит артроскопия коленного сустава?
Продолжительность процедуры зависит от целей ее проведения. В среднем она занимает около часа.
Артроскопия проводится:
- под общей анестезией – с применением препаратов, погружающих человека в глубокий сон с отключением сознания;
- под эпидуральной анестезией – с введением обезболивающих средств в эпидуральное пространство, находящееся между твердой оболочкой спинного мозга и тканями позвонков в нижней части спины для снижения чувствительности всей нижней части тела;
- или под местной анестезией – с использованием обезболивающих лекарств, которые вызывают потерю чувствительности небольшого количества тканей в области введения препарата.
Пациент ложится на кушетку на спину. Колено, на котором будет проводиться операция, сгибается под прямым углом, после чего кожа в области вмешательства очищается антисептическим средством. Затем вводится анестетик – обезболивающее средство, а выше колена накладывается жгут.
В заранее намеченных точках врач делает несколько проколов с помощью троакара – хирургического инструмента, который представляет из себя насаженную на остроконечный стержень трубку. Через них суставная полость заполняется специальной жидкостью. После чего вводится артроскоп – светопроводящий зонд со встроенной камерой, который позволяет хирургу в режиме реального времени на экране монитора видеть состояние хряща, связок и костных структур.
Если артроскопия проводится с целью лечения, то через проколы вводятся небольшие инструменты, с помощью которых врач проводит хирургические вмешательства: удаляет часть тканей, выравнивает суставную поверхность или накладывает швы.
После окончания процедуры специалисты удаляют введенную жидкость из сустава, накладывают стерильные повязки на место прокола и одевают специальный наколенник, предотвращающий отеки.
Оставаться в клинике необходимо как минимум в течение 2 дней после вмешательства, на протяжении которых специалисты наблюдают за состоянием пациента.
Вставать можно на 2-3 день после операции, но на протяжении как минимум 10 дней нужно беречь ногу и не давать на нее полную нагрузку. В течение всего периода восстановления желательно передвигаться плавно и аккуратно, четко соблюдая рекомендации врача.
Реабилитация после артроскопии коленного сустава
Срок полного восстановления составляет примерно 2-3 месяца, но в некоторых случаях он занимает почти год. Продолжительность периода реабилитации зависит от возраста пациента, индивидуальных особенностей его организма, степени тяжести заболевания и четкости выполнения рекомендаций лечащего врача.
В первые несколько дней после артроскопии необходимо накладывать ледяные компрессы. Для облегчения боли назначаются анальгетики, для профилактики развития инфекций и снятия отеков, или скопления жидкости в тканях – антибиотики. Швы снимаются примерно через 14 дней.
Работу сустава необходимо восстанавливать постепенно, без тяжелых нагрузок. Для этого отлично подходят занятия на велотренажере или обычные прогулки с постепенным увеличением пройденного расстояния.
Для сокращения сроков реабилитации врачи могут назначить массаж и лечебную физкультуру. Первые занятия ЛФК проводятся под контролем инструктора, который показывает, как правильно выполнять упражнения.
Кроме того, пациентам может быть рекомендована физиотерапия, наиболее эффективными методами которой являются:
- Ультразвуковая терапия – создание звуковой волны, воздействующей не только на кожу, но и на внутренние ткани. Процедура улучшает работу клеток и питание тканей, расширяет кровеносные и лимфатические сосуды, нормализует кровообращение, снимает боль, мышечные спазмы и воспаление.
- Лекарственный электрофорез – воздействие на организм электрического тока и вводимых с его помощью лекарственных средств для облегчения боли, воспаления, снятия отечности и сокращения времени восстановления тканей.
- Магнитно-лазерная терапия – воздействие на ткани магнитного поля и лазерного излучения. Ускоряет регенерацию, улучшает обмен веществ, снимает отеки, боли и воспаление.
- УВЧ, или ультравысокочастотная терапия: электромагнитное поле ультравысокой частоты оказывает противовоспалительное действие, ускоряет восстановление поврежденных тканей, устраняет боль, снимает спазмы сосудов и мышц.
Физиопроцедуры заметно ускоряют восстановление, но и у них есть противопоказания: их не назначают при беременности, наличии опухолей и склонности к развитию кровотечений, и не проводят при повышении температуры тела.

Осложнения при проведении артроскопии коленного сустава
Так же, как и любые другие хирургические вмешательства, артроскопия сопряжена с рядом рисков. Процедура может привести к развитию различных осложнений, таких как:
- повышение температуры тела;
- кровотечение из ран;
- боль в области сустава;
- онемение тканей из-за повреждения проходящих в них нервов;
- внутрисуставное кровоизлияние;
- развитие инфекций;
- появление отеков – скопления жидкости в тканях.
Если операция проводится опытным врачом, а пациент следует всем его рекомендациям, вероятность развития у него осложнений минимальна.
Противопоказания к артроскопии коленного сустава
У процедуры есть целый ряд противопоказаний – она не проводится при наличии:
- анкилоза – неподвижности сустава из-за травм или разрушающих его заболеваний;
- гнойном воспалении сустава;
- крови в суставе;
- нарушении целостности его капсулы;
- остеомиелита – вызванного бактериями или грибками гнойного поражения костного мозга, надкостницы, кости и окружающих ее тканей;
- тяжелых заболеваний сердечно-сосудистой системы;
- декомпенсированного сахарного диабета – невозможности медикаментозной коррекции уровня сахара в крови и значительное отклонение его показателей от нормы у людей, организм которых не способен самостоятельно передавать глюкозу в клетки тканей;
- туберкулезе костей и суставов – вызванного микобактерией под названием палочка Коха заболевания, постепенно разрушающего опорно-двигательный аппарат;
- других острых инфекционных заболеваний.
Еще одно ограничение к проведению артроскопии – это наличие у пациента противопоказаний к общей анестезии.
Артроскопия коленного сустава в Медицинском центре в Коломенском
В ЗАО «МЦК» артроскопию коленного сустава выполняют специалисты с более чем двадцатилетним стажем. Медицинский центр в Коломенском – это:
- полная диагностика;
- быстрая подготовка к артроскопии;
- высокие результаты операции;
- реабилитация, максимально сокращающая сроки восстановления, включая массаж, лечебную физкультуру и физиотерапию;
- комфортный стационар дневного и круглосуточного пребывания;
- только действительно необходимые процедуры и вмешательства, цена которых не меняется в процессе лечения.
Получить дополнительную информацию и записаться на консультацию можно по телефону: +7 (495) 725-31-43.








